
睡觉如果有这种症状,离猝死就不远了!每天约有3000人险丧命


独家抢先看
晚上被室友的鼾声吵到抱着枕头蹲客厅,被对象的呼噜声震得怀疑人生,想必不少人都有过这糟心经历。
很多人还觉得“打鼾 = 睡得香”,甚至把这当成睡得沉的标志。
可你知道吗?那些忽大忽小还夹杂着憋气的鼾声,根本不是好事,而是身体在发求救信号。
这种看似平常的睡眠表现,背后藏着阻塞性睡眠呼吸暂停综合征,这病全球缠上了近10亿人,每天约有3000人在睡梦中直面猝死风险,可千万别再不当回事了。
第1点
—The First—
什么是睡眠呼吸暂停?

阻塞性睡眠呼吸暂停综合征,名称专业,原理却不难懂。
我们的咽喉就像一条“多功能通道”,负责说话、进食和呼吸。但这段通道没有硬骨支撑,全凭肌肉和软组织维持形态。
清醒时,咽部肌肉保持张力,气道开放,呼吸顺畅;入睡后,全身肌肉放松,普通人放松程度适中,不会阻塞气道。
但患者的咽部肌肉会过度松弛,导致软组织塌陷、气道堵塞,空气无法进入肺部,从而引发呼吸暂停。
医学上,睡眠期间口鼻气流停止超过10秒即计为一次呼吸暂停。中重度患者单次暂停可达20~30秒,严重者一小时可发生15次以上,整晚累计可达上百次,相当于一整夜断断续续窒息超过20分钟。
憋气到一定程度,身体会强制启动深呼吸,因此患者的鼾声往往高低不均,伴有明显的憋气与粗重喘息。好不容易吸进一口气,不久又可能再次陷入“窒息—喘息”的循环,整夜如此反复。
第2点
—The Second—
伤害远不止“睡不好”

很多人觉得“只是憋几口气,没什么”,其实该病的影响遍及全身,核心危害来自两方面:睡眠碎片化与间歇性缺氧。
很多患者看似倒头就睡、鼾声如雷,实际上因呼吸暂停整夜反复被憋醒,深睡眠极度缺乏,只有零碎的浅睡眠。这会导致晨起头痛、口干,白天疲倦昏沉、注意力不集中、记忆力下降,增加工作失误与交通事故风险,还可能引发焦虑、抑郁情绪。
而身体长期的间歇性缺氧,更会对器官造成持续损害。
心脏与血管:心脏负荷加重,血管内皮反复受损,易引发高血压、动脉硬化、冠心病、脑卒中等;
代谢功能:干扰胰岛素作用,扰乱脂代谢,显著增加糖尿病风险;
大脑:长期供氧不足加速记忆力减退,并提升阿尔茨海默病的患病可能;
猝死风险:严重夜间缺氧可直接诱发心源性或脑源性猝死。据统计,每天约有3000人因该病在睡眠中濒临危险,已患有心血管疾病者风险更高。
第3点
—The Third—
哪些人更容易中招?

①肥胖者:尤其是颈粗、腰围大的人群。颈部脂肪堆积会直接压迫气道,体重增加10%,呼吸暂停风险上升约30%;减重10%,症状可缓解20%以上。颈围>40厘米者需格外警惕。
②男性:患病风险约为女性的4倍,因此生活中打鼾的男性明显多于女性。
③年龄增长者:50岁后肌肉逐渐松弛,发病率随之上升。
④结构异常者:如下颌后缩、软腭松弛、舌体肥大等,天生气道狭窄,睡眠时更易堵塞。
⑤有家族史者:该病有一定家族聚集倾向,与遗传及相似生活习惯有关。
⑥长期吸烟、饮酒者:吸烟导致咽部水肿,气道变窄;酒精加剧肌肉松弛,进一步阻塞呼吸。
第4点
—The Fourth—
如何让夜晚的睡眠变舒畅
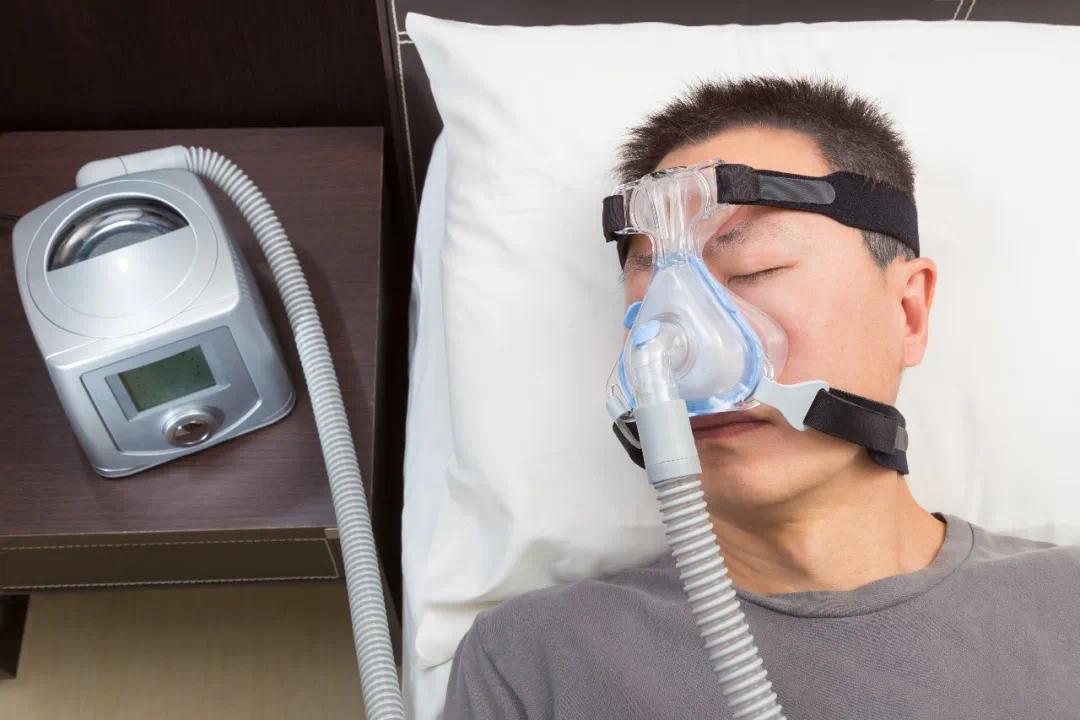
1
轻度患者
减轻体重:即使只减重少许,也能减少夜间呼吸暂停次数。
侧卧睡眠:平躺时软组织更易下坠堵塞气道,侧卧可缓解。可在背后垫枕头帮助保持姿势。
戒烟限酒:尤其睡前避免饮酒。
慎用安眠药:部分药物可能加重肌肉松弛。
2
中重度患者
呼吸机治疗:无创呼吸机是国际首选疗法,睡眠时佩戴面罩,通过持续气流撑开气道,可立即改善打鼾与缺氧。需坚持使用。
口腔矫治器:适用于轻中度患者,通过前移下颌打开气道。
手术治疗:适用于明确因扁桃体肥大、颌面结构异常等导致气道狭窄的患者。

该病知晓率低、诊断率低,很多人将白天困倦、晨起头痛归咎于“年纪大、太累”,很多人直到出现心脑血管问题才后悔莫及。
如果你或家人存在睡眠打鼾+呼吸暂停+白天嗜睡的表现,请及时就医,完成多导睡眠监测以明确诊断。早发现、早干预,无论是调整生活还是接受治疗,都能将睡眠重新变为修复身心的窗口,而非健康的“隐形杀手”。






